Oder: Wie geht Mann konstruktiv mit dem PSA-Test um?
Prostatakrebs ist bei weitem der häufigste Krebs. Daher sollte ab 45 jeder Mann seine Prostata regelmäßig untersuchen lassen. Vor allem bei familiärer Häufung ist dies notwendig und kann sein Leben retten. Tritt dieser Krebs in jüngeren Alter auf, kann nur eine rechtzeitige Entdeckung und Entfernung ihn heilen. Tritt der Krebs erst im Alter auf, sind es häufig wenig aggressive Tumore, d. h. Mann stirbt mit dem Krebs, aber nicht durch ihn.
Der PSA-Test ist absolut hilfreich und sinnvoll, doch sein Missbrauch hat inzwischen dazu geführt, dass Männern davon abgeraten wird, regelmäßig PSA-Tests in der Vorsorge durchzuführen. Missbraucht wurde er durch viel zu häufige Biopsien und unnötige Operationen von relativ gutartigen Prostatakrebsen (Gleason Score < 7).
Jedoch sollten Männer, die bereits unter 60 Jahren PSA-Werte von 2 ng/ml oder mehr aufweisen, intensiv gescreent werden. Gleichaltrige mit niedrigerem Wert können sich dagegen vergleichsweise seltener testen lassen. Zu diesem Schluss kommt ein Forscherteam aus New York im Rahmen der großen PLCO*-Krebsstudie nach der Auswertung der Daten von 10.968 Männern zwischen anfänglich 55 und 60 Jahren. (*Prostate, Lung, Colorectal, and Ovarian Cancer Screening Trial)
Doch wie geht Mann konstruktiv mit dem PSA-Test um?
Bemerkenswerterweise gibt es hierzu weder Leitlinien noch gute Ratschläge. Mann lebt erst mal mit der Möglichkeit, Prostatakrebs zu haben, und in der Vergangenheit folgte dann eine Biopsie – meist ohne Befund. Nach einigen Jahren erfolgen dann weitere Biopsien. Natürlich wird man hier im Laufe der Jahre auch fündig. Denn tatsächlich entwickelt die Mehrheit der Männer in westlichen Ländern nicht nur eine gutartige Vergrößerung, sondern auch ein Prostatakarzinom. In einem Review von 29 Studien ergab sich, dass 59 % der über 79-jährigen Männer in Autopsien einen Prostatakrebs aufwiesen, wobei die Häufigkeit bei Männern afroamerikanischer Herkunft deutlich höher lag und bei Asiaten deutlich niedriger (Bell et al., 2015). Daher sollte der Schwerpunkt doch darauf liegen, nicht regelmäßig die Prostata zu biopsieren, sondern die Entwicklung eines Prostatakrebses rechtzeitig zu unterbinden.
In meinem Buch „Prostatakrebs-Kompass“ wird präzise die allmähliche Entstehung von Prostatakrebs über hormonelle Veränderungen (Dihydrotestosteron und Östrogen erhöht) beschrieben. Diese stehen meist in Zusammenhang mit einem metabolischen Syndrom (d. h. vermehrtem Bauch- und Leberfett) und führen zunächst zur Entwicklung einer gutartigen Prostatavergrößerung. Eine chronische Prostatitis (Prostataentzündung) entwickelt sich häufig erst auf der Basis der gutartigen Vergrößerung, feuert aber gleichzeitig diese weiter an. Eine chronische Prostatitis kann dabei nahezu symptomlos verlaufen. Diese ist übrigens größtenteils nicht abakteriell, sondern bakteriell, wie im Folgenden anhand von Studien aufgezeigt wird.
Jedenfalls gehen Vergrößerung und Entzündung der Prostata meistens Hand in Hand und bilden das Milieu oder modern ausgedrückt die „Nische“, die dem Krebs ideale Entwicklungsmöglichkeiten bietet. Am besten beugt man daher Prostatakrebs vor, indem man genau diesen Faktoren vorbeugt. (Hierzu habe ich in meinem Buch „Prostatakrebs-Kompass“ vieles geschrieben. Einen aktuellen Artikel über den kausalen Zusammenhang finden Sie hier: www.drjacobsweg.eu/der-kausale-zusammenhang)
Und genau hier ist der PSA-Wert eine große Hilfe in der Früherkennung. Denn der PSA-Test kann nicht nur auf Prostatakrebs hinweisen (Prostatakrebszellen produzieren bis zu zwölfmal so viel PSA wie gesunde Prostatazellen). Noch häufiger steckt hinter einem erhöhten Wert einfach eine gutartige Vergrößerung und/oder eine Prostatitis.
Der PSA-Test
Worauf ist vor dem PSA-Test zu achten?
Zunächst sollte Mann vor einem PSA-Test ca. 3 Tage keine Ejakulation oder Prostatamassage gehabt haben und nicht Rad fahren.
Testergebnis PSA und PSA-Quotient normal: Die Freude ist groß
Danach ist die etwa jährliche Messung sinnvoll, um die PSA-Anstiegsgeschwindigkeit (PSA-Velocity) zu ermitteln. Diese ist der beste Hinweis auf einen sich entwickelnden Prostatakrebs. Als verlässlichste Methode hat sich die Berechnung der Anstiegsgeschwindigkeit aus drei Messwerten erwiesen. Dabei sollten zwischen dem ersten und dem dritten PSA-Wert mindestens 6 Monate und maximal 2 Jahre liegen. Das MVZ Labor Dr. Limbach bietet einen Labor-Rechner für die PSA-Anstiegsgeschwindigkeit (PSA-Velocity): https://www.labor-limbach.de/laborrechner/labor-rechner/psa-anstiegsgeschwindigkeit-psa-velocity/
Falls der PSA-Wert erhöht ist: Testen Sie immer auch den PSA-Quotienten!
Die Bestimmung des prozentualen Anteils des freien PSAs am Gesamt-PSA erlaubt eine deutlich verbesserte Spezifität bei der Unterscheidung zwischen gutartiger Prostatavergrößerung bzw. Prostatitis und Prostatakarzinom. Bei einem Verhältnis von freiem PSA zu Gesamt-PSA von < 0,15 bzw. 15 % ist die Existenz eines Prostatakarzinoms wahrscheinlich und umso wahrscheinlicher, je näher sich der PSA-Quotient dem Wert 0,1 bzw. 10 % nähert oder sogar darunter liegt. Bei einem PSA-Quotienten von > 0,2 bzw. 20 % liegt eher eine andere Ursache für die PSA-Erhöhung vor. Allerdings spricht ein Quotient, der für einen Prostatakrebs spricht, ebenso für eine Entzündung. Beide sind hier nicht zu unterscheiden.
PSA erhöht? Keine Panik: meist eine Vergrößerung und/oder Entzündung
Liegt eine Prostatavergrößerung vor?
Was ist das Prostatavolumen? Gesundes Prostatagewebe produziert etwa 0,066 ng/ml PSA pro cm³. Also für eine Prostata mit 40 ml Volumen wäre ein PSA von 2,64 natürlich.
PSA-Dichte bestimmen
Die PSA-Dichte ist das Verhältnis von PSA-Wert [ng/ml] zu Prostatavolumen [ml]. Hierzu muss das Prostatavolumen durch eine transrektale Ultraschall-Untersuchung bestimmt werden. Prostatakarzinome haben eine bis zu zwölfmal höhere PSA-Ausschüttung als gutartiges Gewebe. Daher ist eine hohe PSA-Dichte ein Hinweis auf ein Karzinom. Eine PSA-Dichte < 0,1 ist tendenziell unverdächtig, Werte über 0,15 sind Prostatakrebs-verdächtig. Beispiel: Eine Prostata mit 40 ml Volumen und PSA 4 hat eine PSA-Dichte von 0,1.
PSA-Erhöhung durch chronische (bakterielle) Prostatitis
Prostatasteine enthalten meist Bakterien
99 % der entfernten Prostatae enthalten Prostatasteine, weshalb oft Prostatasteine als klinisch nicht bedeutsam abgetan werden. Die Prostatasteine bestehen meist aus Calciumphosphat und lassen sich mit TRUS-Ultraschall einfach diagnostizieren (Hyun, 2018). Neben saurem Urin treiben Infektionen die Bildung der Steine voran. Die Steine verhindern vor allem auch eine wirkungsvolle Antibiose, weil sie einen sicheren Rückzugsort für die Erreger bieten. Dies erklärt, warum chronische Prostatitiden so therapieresistent sind.
In einer Studie wurden bei 83 % der entfernten Steine Bakterien nachgewiesen, während gleichzeitig nur bei 26 % der gleichen Fälle ein Harnwegsinfekt nachgewiesen wurde. Auch hier zeigt sich die enorme Dunkelziffer der bakteriellen Infektionen, die das durchgängige Bild bei Prostatitis ist. Daher sind Prostatasteine als Symptom einer bakteriellen Prostatitis nicht harmlos und sollten frühzeitig erkannt und behandelt werden (Dessombz et al., 2012). Ein Infektionsherd muss saniert werden, denn auf jedem chronischen Herd köchelt die Krebsentstehung.
Da sie einfach mit TRUS auffindbar sind, sind Prostatasteine der einfachste indirekte Nachweis für eine chronische bakterielle Prostatitis.
Aktuelle Forschung belegt: Bakterielle Prostatitis sehr häufig
Behauptet wird meistens, dass 90 % der Prostata-Entzündungen nicht bakterieller Ursache sind. Das ist eine typische schulmedizinische Behauptung im Sinne davon, dass alle Urologen das in der „Schule“ gelernt haben und auch allerorts wiederholen, aber diese Aussage ist schlichtweg falsch und komplett veraltet.
Genauer müsste es heißen, dass in bis zu 90 % der Fälle keine Ursache gefunden wurde, eine bakterielle Ursache jedoch nicht ausgeschlossen werden kann. Sucht man mit der richtigen Methode (beispielsweise mit einer PCR im Prostatagewebe) werden meist auch Bakterien gefunden:
Studien, die mittels PCR in Prostatabiopsien bei Patienten mit chronischer Prostatitis einen genetischen Nachweis der Erreger durchführten, zeigten das Vorhandensein von Bakterien bei 77 % bis 86 % der Patienten. Die häufigsten Organismen, die in den Studien identifiziert wurden, stammen aus der Familie der Enterobacteriaceae und sind insbesondere Fäkalbakterien, die mit Escherichia coli verwandt sind.
Bei einer der Studien wurden bei 135 Männern mit chronischer Prostatitis mit traditionellen klinischen Tests zuvor weder Anzeichen einer Bakteriurie noch eine Harnröhrenentzündung festgestellt. In den Biopsien ergaben sich jedoch in 77 % der Fälle Bakterien, von nicht kultivierbaren Erregern wie Mykoplasmen bis hin zu bisher unbekannten und nicht identifizierbaren Bakterien, die sogar Tetracyclin-resistent waren (Krieger et al., 1996). Die gleiche PCR-Analyse (eine 16S rRNA-PCR) ergab in einer weiteren Studie eine sehr hohe Korrelation von Prostatitis und der Anwesenheit von Bakterien, was nahelegt, dass diese viel häufiger als diagnostiziert Prostatitis auslösen (Hochreiter et al., 2000). Die Untersuchung zeigte auch, dass die PCR-Analyse bei histologisch gesunden Prostatae keine Bakterien detektierte, was deutlich macht, dass Bakterien nicht Teil der natürlichen Flora der Prostata sind.
In weiteren Studien wurde die PCR-Untersuchung im Prostatagewebe bei Patienten mit Prostatakrebs durchgeführt. Zwei Studien, die nach dem bakterien-typischen Genmarker 16S rRNA suchten, ergaben bei 85 % und 87 % der Biopsien einen positiven bakteriellen Nachweis (Sfanos et al., 2008; Keay et al., 1999).
In einer besonders sorgfältig durchgeführten Studie wurden im Prostatagewebe von allen Männern mit aggressivem Prostatakrebs Bakterien gefunden (Trefferquote 100 %). Dabei wurden sage und schreibe im Durchschnitt 231 verschiedene Bakterienspezies im Prostatagewebe identifiziert (Yow et al., 2017). Überwiegend handelte es sich dabei um Propionibacterium acnes und typische Darmbakterien (Enterobacteriaceae), insbesondere E. coli, der bekanntlich auch die meisten urogenitalen Infektionen bei Frauen auslöst.
Die letztgenannte Studie ist besonders spektakulär, da die gleiche Forscherin, Melissa Yow aus Australien, in einer früheren Studie aus dem Jahr 2014 mit einer älteren Methode und nicht frischen Biopsien bei nur 12,2 % der Biopsien Bakterien bei aggressiven Prostatakrebs nachweisen konnte. Untersucht wurden alte in Paraffin-fixierte Präparate von Prostatakrebs untersucht, doch durch die Fixierung wird die Erbinformation zum Großteil zerstört. In der Studie wurden nur bei 12,2 % (6/49) der aggressiven Krebsfälle und bei 7,6 % (5/66) nicht-aggressiven Krebsfällen ein Erreger von Geschlechtserkrankungen nachgewiesen (Yow et al., 2014). Daher kam sie zu einer komplett anderen und falschen Schlussfolgerung: „The low prevalence of detectable microbial DNA makes it unlikely that persistent infection by the selected candidate microorganisms contribute to prostate cancer risk.”
Zum Glück vertraute die Forschungsgruppe ihren eigenen Ergebnissen nicht und machte es beim zweiten Anlauf richtig. Mit moderner Methodik und frischen, direkt eingefrorenen Gewebeproben lautete das Ergebnis: 100 % Bakterieninfektion statt 12,2 %.
Darmbakterium E. coli als Auslöser bakterieller chronischer Prostatitis
Erreger kommen häufig über den Harnweg in die Prostata, jedoch lässt die anatomische Nähe zum Mastdarm auch an eine Einwanderung von Darmbakterien denken. Entzündliche Darmerkrankungen erhöhen deutlich das Prostatakrebsrisiko, auch hier dürften pathogene Keime eine zentrale Rolle spielen. Diese gelangen aus dem entzündeten Darm einfacher in die Prostata.
Bei Frauen sind E. coli für 80 % der Harnwegsinfekte verantwortlich. Beim Mann ist dies in Bezug auf die Prostata nicht viel anders: E. coli ist weiterhin die häufigste Ursache einer akuten und chronischen bakteriellen Prostatitis (Lipsky et al., 2010).
Dass chronische bakterielle Infektionen die Krebsentstehung fördern, ist seit langem bekannt und belegt. Dabei dürfte der größte Schaden sogar von unseren eigenen Immunzellen ausgehen, die vergeblich versuchen, die Infektion in den Griff zu bekommen. Das Zusammenspiel mit anderen bekannten Kanzerogenen (wie PhIP aus gegrilltem Fleisch) spielt ebenfalls eine wichtige Rolle.
Die Wissenschaftler Nelson, De Marzo und Sfanos von der berühmten Johns-Hopkins-Universität belegten diesen Zusammenhang in einer interessanten Studie (Sfanos et al., 2015): Eine chronische Entzündung, die durch E. coli und einer Ernährung mit gegrilltem, verkohltem Futter ausgelöst wurde, förderte die Entwicklung und Ausbreitung von Krebs in der Prostata, Haut und im Verdauungstrakt der Ratten. Als die Wissenschaftler die mit PhIP-ernährten Ratten in der Prostata mit dem Bakterium E. coli infizierten, entwickelten die Tiere, eine akute und chronische Prostatitis, die weit über das normale Ausmaß hinausging, die durch das Kanzerogen PhIP allein ausgelöst wurde. Die Tiere entwickelten dann auch wesentlich mehr direkte Krebsvorstufen (Neoplasien) in der Prostata (PIN). Wären die Tiere nicht vorzeitig verstorben, wäre die Krebsentwicklung noch ausgeprägter gewesen. Schlussfolgerung:
Die Infektion und die Kanzerogene aus der Ernährung erzeugten einen Teufelskreis, der „eine chronische Prostatitis und Prostatakrebs erzeugte”.
Was bedeuten diese Erkenntnisse praktisch?
Der Nachweis von Bakterien ist schwierig und eine Behandlung oft noch schwieriger. Während akute bakterielle Infektionen in der Regel einfach zu behandeln sind, gilt das Gegenteil für chronische Infektionen. Daher wird das Problem der chronischen Prostatitis überwiegend schlichtweg ignoriert und schulmedizinisch nicht behandelt.
Bei einer chronischen Infektion organisieren sich E. coli sich zum großen Teil in einem Biofilm, einer Art Lebensgemeinschaft verschiedener Mikroorganismen, die in eine durch die Bakterien selbst produzierte, extrazelluläre Matrix eingebettet sind. Eine Antibiose von E. coli-Bakterien kann in dem Fall sehr lange dauern und muss zudem nicht mal erfolgreich sein, denn E. coli ist inzwischen gegen sehr viele Antibiotika resistent. Die extrazelluläre Matrix stellt zudem ein Diffusionshindernis dar, sodass die effektive Antibiotikakonzentration in einem Biofilm niedriger ist. Folgerichtig zeigt sich in einer Studie, dass Biofilm-produzierende Bakterien die Wahrscheinlichkeit für stärkere Symptome bei Prostatabeschwerden trotz Antibiotikagabe erhöht (Bartoletti et al., 2014).
Zugleich tragen in Biofilmen eingebundene Bakterien noch weitaus häufiger Resistenzgene gegen Antibiotika, da die enge Nachbarschaft den Austausch von genetischem Material zwischen Zellen erleichtert. Die nebenwirkungsreichen Gyrasehemmer waren in den letzten 25 Jahren das Mittel der Wahl, inzwischen sind sie meist aufgrund solcher Resistenzbildungen wirkungslos. Bei einer aktuellen Studie bei Patienten mit chronischer Prostatitis zeigte sich, dass 33 von 44 in der Prostata gefundenen Bakterienstämme gegenüber Gyrasehemmer resistent waren. Keiner dieser Bakterienstämme war resistent gegenüber Fosfomycin.
Fosfomycin erweist sich in dieser Studie und in anderen Untersuchungen als verträgliches und sehr wirkungsvolles Antibiotikum bei chronischer Prostatitis, da es sich auch in der Prostata gut anreichert (Karaiskos et al., 2018; Zhanel et al., 2018). Fosfomycin ist ein Antibiotikum einer eigenen mikrobiellen Klasse und wird klassischerweise bei Harnwegsinfektionen von Frauen eingesetzt.
Bei chronischer Prostatitis ist eine Behandlung von 6 Wochen notwendig. Allerdings zeigen Studien, dass nur in der ersten Woche täglich 3 g Fosfomycin (als Fosfomycin–Trometamol) jeweils vor dem Schlafen genommen werden müssen, danach kann die Einnahme auf alle 48 h reduziert werden, weil das Antibiotikum lange im Körper verbleibt. Ab der 4. Woche ist auch eine Dosierung alle 72 h möglich. Der Vorteil: In den Tagen ohne Antibiose kann die Darmflora mit Probiotika wieder aufgebaut werden.
Falls Fosfomycin nicht alle Keime abdeckt, ist noch Cefpodoxim (2 x 200 mg) als Cephalosporin der 3. Generation empfehlenswert. Die Wirkung ist noch breiter, die Schädigung der Darmflora ist daher deutlich höher als bei Fosfomycin, aber es ist nicht toxisch für Mitochondrien wie viele andere Antibiotika (z. B. Cotrimoxazol). Um eine Überwucherung durch Candida und Clostridien zu vermeiden, ist die Einnahme von Sacharomyces boulardii während der Antibiose sehr empfehlenswert.
Pflanzenstoffe als natürliche Antiobiotika
Pflanzenstoffe besitzen ebenfalls antibakterielle Eigenschaften und bekämpfen, kombiniert eingesetzt, auch Biofilme wirkungsvoll. Bei einer chronischen Prostatitis, bei der die Ursache nicht festgestellt werden kann, sowie bei unklaren PSA-Erhöhungen, sind sie besonders sinnvoll. Bei einer bakteriellen Infektion ist der gemeinsame Einsatz mit Antibiotika im Sinne einer Schaukeltherapie (ätherische Öle gegen Biofilme, Antibiose gegen Bakterien) erforderlich. Dabei sollten die ätherischen Öle immer mit der Mahlzeit eingenommen werden, weil sie sehr intensiv sind und die Schleimhäute reizen.
Besonders hervorzuheben ist die sehr gut belegte antibakterielle und biofilmbekämpfende Wirkung der ätherischen Öle insbesondere aus Oregano (Carvacrol), Nelken (Eugenol), Thymian (Thymol), Schwarzkümmel und Ingwer (z. B. Tsukatani et al., 2020).
Oregano-Öl kann sogar multiresistente Bakterien wie Pseudomonas aeruginosa und Staphylococcus aureus effektiv bekämpfen, wohingegen herkömmliche Antibiotika scheitern (Lu et al., 2018). In-vitro-Studien zeigten auch eine antibakterielle Wirkung auf Helicobacter pylori, der für viele Arten von Magenbeschwerden und Entzündungen verantwortlich ist (Chun et al., 2005).
Andere synergistisch wirkende Pflanzenstoffe sind Meerrettich, Kapuzinerkresse, ß-Sitosterol, Ginkgo, organische Säuren und Cranberry. Cranberry zeigt in klinischen Studien überzeugende Wirkung bei chronischer Prostatitis ohne bekannte bakterielle Ursache. In Bezug auf die Bekämpfung von Biofilmen wirkt Cranberry in einer in vitro-Studie zusammen mit Caprylsäure und Thymol um Längen besser als alleine (Kim et al., 2019a).
Bestimmte Milchsäure- und Bifidobakterien, wie z. B. Lactobacillus plantarum (LP01) und rhamnosus (LR04) sowie Bifidobakterium breve (BR03), können durch besondere Wirkstoffe zudem E. coli-Bakterien hemmen und damit verdrängen (Abdelhamid et al., 2018; Muñoz-Quezada et al., 2013). Der Einfachzucker Mannose ist bereits bei Harnwegsinfektion erprobt und bekämpft die Adhäsion von Biofilmen durch die Bindung an Pili (Zellfortsätze) von Enterobakterien. Auch Acetylcystein kann eine chronische Prostatitis lindern, dabei dürfte vor allem seine Wirkung gegen bakterielle Biofilme hilfreich sein (Dinicola et al., 2014).
Die wenig erforschte Rolle der Einzellers Trichomonas vaginalis
Eine Infektion mit T. vaginalis ist die wohl häufigste, aber am meisten unterdiagnostizierte Geschlechtskrankheit des Mannes. Die Infektionsrate männlicher Partner bei Frauen mit Trichomonaden-Vaginitis liegt bei 73 % (Hobbs et al., 2006). Über 75 % der Männer, die das Protozoon T. vaginalis beherbergen, sind zudem asymptomatisch und suchen dementsprechend keine Behandlung, was zu einer chronischen und kanzerogenen Entzündung führen kann (Sena et al., 2007). Bei der klassischen antibiotischen Behandlung werden die Trichomonaden nicht abgetötet, da sie keine Bakterien, sondern Einzeller sind. Dafür braucht es spezielle Medikamente wie Metronidazol, die bei Verdacht auf bakterielle Prostatitis praktisch nie zum Einsatz kommen.
- vaginalis wurde sowohl im Prostataparenchym als auch in der Schleimhaut der Harnröhre und des Prostatagangs nachgewiesen, doch der übliche Kulturnachweis schlägt fast immer fehl (Gardner et al., 1986). In einer Studie in Österreich wurde bei 34 % der Männer mittels PCR-Nachweis eine Trichomonaden-Infektion im Gewebe der hyperplasierten Prostata festgestellt. Der Kulturnachweis gelang aber nur in 2,3 % der Fälle (Mitteregger et al., 2012).
Eine Infektion ist ein kaum bekannter Risikofaktor für chronische Prostatitis, benigne Prostatahyperplasie und Prostatakrebs. Bei 85 % der T. vaginalis-positiven Patienten einer weiteren Studie wurden Prostataerkrankungen, wie z. B. eine Prostataentzündung oder- hyperplasie, festgestellt (Seo et al., 2014). Die serologisch positive Rate von 139 Patienten mit benigner Prostatahyperplasie und von 44 Prostatakrebspatienten betrug 18,7 % bzw. 22,7 %. Die seropositive Rate bei der gesunden Kontrollgruppe betrug 1,7 % (Kim et al., 2019b).
Interessanterweise sind Moosbeeren/Cranberrys auch gegen Trichomonaden ein natürliches Mittel. In klinischen Studien zeigen diese mit die beste Wirkung bei chronischer Prostatitis und bei Symptomen des unteren Harntraktes (LUTS) – angeblich ohne bekannte bakterielle Ursache, wobei diese Diagnose ja meistens einfach falsch ist. Um eine bakterielle Entzündung wirklich auszuheilen, dürften Cranberrys aber allein nicht ausreichen.
In einer kroatischen Studie wurde bei 1070 (74,2 %) von 1442 Patienten mit chronischer Prostatitis eine Infektion als Ursache festgestellt (Skerk et al., 2004). Auch diese Studie steht im starken Gegensatz zur allgemeinen (falschen) Behauptung, dass 90 % der chronischen Prostatitiden nicht bakteriellen Ursprungs seien. Die Leukozyten bei den Patienten der Studie waren auch bei einer Infektion sehr häufig weder im Urin noch im Prostatasekret erhöht.
So wurden trotz Infektion keine Leukozyten festgestellt…
- bei 51 von 151 (33,8 %) der Patienten mit vaginalis-Infektion – insgesamt hatten also 10,5 % aller Studienteilnehmer eine T. vaginalis-Infektion (kein PCR-Nachweis, von vielen falsch negativen Befunden ist auszugehen).
- bei 362 (67,5 %) der insgesamt 536 Patienten mit nachgewiesener Chlamydia trachomatis-Infektion (PCR-Nachweis) – insgesamt hatten also 37 % aller Studienteilnehmer eine Chlamydien-Infektion!
Chlamydien sind intrazelluläre Bakterien, die besondere Antibiotika benötigen, und neben Trichomonaden die häufigsten Erreger von Geschlechtskrankheiten sind. Sie lösen auch Gelenkschmerzen und Autoimmunerkrankungen aus.
Exkurs: Der Nachweis ist praktisch nur mittels PCR und nicht mit einer Kultur möglich, aber auch dabei sind falsch negative Ergebnisse häufig. Eine Studie zeigt, dass man zuverlässige Ergebnisse nur erzielen kann, wenn die Untersuchungsprobe nach der Entnahme innerhalb von 30 Minuten untersucht wird und beim Transport eine Temperatur von 37°C herrscht (Shafir & Sorvillo, 2006). Eine solche Vorgehensweise findet im Alltag praktisch nie statt.
90 % der Prostatitiden ohne Bakterien? Veraltet und falsch!
Dass eine simple Bakterie (Helicobacter pylori) die häufigste Ursache von Magengeschwüren und Magenkrebs ist, wurde von der Medizin gut 100 Jahre nicht erkannt, obwohl die Mikrobiologie ein zentrales Forschungsfeld war. Nach der Entdeckung des Helicobacters wurde Barry Marshall fast 10 weitere Jahre heftig bekämpft, bis er den Nobelpreis erhielt.
Eine ähnlich zentrale und bisher massiv unterschätzte Rolle spielen pathogene Keime in der Entstehung von chronischer Prostatitis und Prostatakrebs. Dabei spielen aber auch Milieufaktoren, die von Ernährung und Hormonen bestimmt werden, eine zentrale Rolle.
Wie sollte Mann praktisch vorgehen?
Vor allem schwankende PSA-Werte und Prostatasteine weisen auf eine bakterielle Prostatitis hin, während ein in etwa kontinuierlich steigender PSA-Wert auf Krebs hinweist.
Die PCR-Untersuchungen in den Biopsien zeigen, dass Bakterien sehr wohl häufig und zentral an der Entstehung einer Prostatitis und von Prostatakrebs beteiligt sind. In der ärztlichen Praxis sind die wissenschaftlichen Belege leider nie angekommen. Es herrscht eine gewaltige Lücke zwischen Forschung und Praxis. Solange behauptet wird, 90 % der Prostatitiden seien nicht durch Bakterien verursacht, wird sich leider auch hier therapeutisch wenig ändern. Der urologische Konsens ist: Eine chronische Prostatitis ist meist nicht bakteriell und daher auch nicht behandelbar. Oft unternimmt der Urologe nicht einmal den Versuch eines Keimnachweises. Daher erfordert die Therapie sehr viel Eigenverantwortung, Durchhalte- und Durchsetzungsvermögen auch bei der Suche nach dem richtigen Arzt als Partner.
Die ersten Schritte zur Abklärung bei chronischer Prostatitis lauten:
- Transrektaler Ultraschall: Prostatasteine als indirekter Nachweis von Bakterien
- Leukozyten im Urin?Klarer Hinweis auf eine Infektion im Urogenital-Bereich – meist liegt aber eine Prostatitis vor, ohne dass die Leukozyten im Urin erhöht sind.
- STI Multiplex–PCR(genetischer Nachweis von urogenitalen Erregern) des Ejakulats nach Prostatamassage und des Urins – auch dieser ist häufig falsch negativ
- Bakterien-Kulturen aus Ejakulat nach Prostatamassage sind sinnvoll, weil sie zeigen, welches Antibiotikum wirkt oder nicht wirkt. Aber: fast immer sind sie falsch negativ. Bei der chronischen Prostatitis sitzen die Erreger in Biofilmen und gelangen nicht aus der Prostata.
Werden bekannte Erreger gefunden, folgt eine spezifische Antibiose, wobei die beliebten Gyrasehemmer (Fluorchinolone) so gefährlich sind, dass inzwischen offiziell vor deren Einsatz gewarnt wird. Daher sollten andere Antibiotika bevorzugt werden, am besten in Kombination mit ätherischen Ölen, um die in Biofilmen sitzenden Bakterien zu bekämpfen.
Falls also der schulmedizinische Nachweis nichts ergibt, bedeutet dies (leider) nicht, dass – wie zahlreichen obige Studien zeigen – eine bakterielle Ursache bzw. Beteiligung ausgeschlossen werden kann. In diesem Fall sind vielmehr gesunde Pflanzenstoffe bzw. Krebshemmstoffe die erste Wahl. Auf jeden Fall vermindern diese die kanzerogenen Schäden, die durch die Entzündung ausgelöst werden.
Bei anhaltendem Verdacht auf eine bakterielle Ursache können auch ätherische Öle und eine Antibiose mit z. B. Fosfomycin (ggf. mit Metronidazol kombiniert) ein Therapieversuch sein. Der PSA-Wert zeigt dann, ob die Therapie funktioniert hat.
Bei Vorliegen einer akuten bakteriellen Prostatitis sollte in Folge der Anwendung von Antibiotika der PSA-Wert schnell sinken. Eine Normalisierung des PSA-Wertes kann bis zu drei Monaten dauern.
Auch PSA-Werte bis 10 ng/ml, die im Rahmen einer chronischen Prostatitis vorliegen, können durch eine antibiotische Therapie deutlich gesenkt werden. Es sollen mindestens drei Messungen in Folge zur Bewertung herangezogen werden: bei PSA-Werten von 4 bis 6 ng/ml im Abstand von zwei bis drei Monaten, bei höheren Werten im Monatsabstand. Sofern ein rascher Anstieg nach der zweiten Messung erkennbar ist, sind Kontrollmessungen im Monatsabstand sinnvoll.
Chronische Prostatitis durch sauren Urin in der vergrößerten Prostata?
Eine chronische Prostatitis kann auch aufgrund von Urin-Reflux in der vergrößerten Prostata entstehen bzw. verstärkt werden. Diverse Urinbestandteile können Entzündungen und Krebs fördern. Besonders die winzigen Harnsäurekristalle, die sich nur im sauren Urin bilden, verursachen starke Entzündungen vor allem in der peripheren Zone, wo Prostatakrebs typischerweise entsteht. Männer haben morgens fast immer einen sauren bis stark sauren Morgenurin (viel tierisches Protein, zu wenig Kräuter, Gemüse, Obst). Das Alkalisieren des Urins mit kaliumreichen Citrat-Basenpulver, das vor dem Schlafen eingenommen wird, ist sehr empfehlenswert.
Praktische Tipps bei chronischer Prostatitis:
Frauen bekommen leicht Blasenentzündungen, Männer Prostataentzündungen. Abkühlung und Sitzen reduzieren die Durchblutung der Prostata und fördern eine Entzündung und Infektion. Daher:
- Abkühlung vermeiden („Erkältung der Prostata“): kalt sitzen, kalte Füße etc.
- Wärme lokal bei der Prostata applizieren (Bäder, Wärmekissen)
- Viel Sitzen vermeiden
Wenn Prostata-Vergrößerung und Entzündung den PSA-Wert nicht erklären
Je länger eine chronische Prostatitis andauert, desto mehr erhöht sie auch das Prostatakrebsrisiko. Daher ist es leider durchaus möglich, dass neben einer chronischen Prostatitis bereits Krebsherde vorliegen.
Die Ergebnisses des Cochrane Reviews (Drost et al., 2019) mit Untersuchungen bei 1000 Männern zeigen, dass eine perineale MRT-gestützte Prostatabiopsie zur korrekten Diagnose von klinisch signifikantem Prostatakrebs der standardmäßig ultraschallgeführten Biopsie sehr deutlich überlegen sind. Auch die multiparametrische MRT-Untersuchung allein ist der klassischen randomisierten Biopsie überlegen und natürlich viel weniger invasiv.
Sollte im MRT ein PI-RADS 4 oder 5 festgestellt werden, ist eine MRT-gesteuerte Biopsie ratsam. Die randomisierten Biopsien zerlöchern zwar effektiv die Prostata, aber treffen häufig nicht den Krebs.
Wird auch eine Prostatitis vermutet – dies ist meistens der Fall, muss eine frische Stanze, die nicht fixiert wird, entnommen werden. Nur so kann ein Breitband-PCR auf Erreger durchgeführt werden. Normalerweise werden alle Stanzen fixiert an den Pathologen geliefert und sich dann für eine mikrobiologische Untersuchung wertlos.
Ergibt die Biopsie einen Prostatakrebs, hilft die DNA-Zytometrie (z. B. beim MVZ für Histologie, Zytologie und molekulare Diagnostik Düren) seine Aggressivität besser einzuschätzen und damit die richtige Therapie zu wählen.
Pflanzenstoffe für eine gesunde Prostata
Prostatabeschwerden äußern sich meist in Symptomen des unteren Harntraktes (LUTS). Eine gutartige Vergrößerung der Prostata, die benigne Prostatahyperplasie (BPH), ist bei Männern über 50 Jahren die häufigste Ursache für LUTS. Wer frühzeitig auf eine pflanzenbetonte Ernährung achtet und Bauchfett vermeidet, kann die Prostata auf normaler Größe halten.
Soja (mit Isoflavonen), Sägepalme-Extrakt und Brennnesselwurzel sind natürliche Mittel gegen Prostata-Hyperplasie und haben eine gewisse Wirksamkeit in frühen Stadien der Vergrößerung. Beta-Sitosterol aus Pinien verbessert zudem deutlich den Harnfluss und reduziert das Restharnvolumen (-28,62 ml) bei BPH (Cochrane Analyse von Wilt et al., 1999). Auch Weidenröschen, Pygeum africanum, Sägepalme und Lykopin verbessern signifikant die Symptome einer BPH, insbesondere die Häufigkeit des Wasserlassens am Tag und bei Nacht (Coulson et al., 2013).
Cranberrys sind bekannt für ihre positive Wirkung bei Blasenentzündungen und verbessern ebenso die Krankheitssymptome des unteren Harntraktes, die mit einer BPH einhergehen (Vidlar et al., 2016). Sie sind auch ein natürliches Mittel gegen Trichomonaden und E. coli-Bakterien, die Hauptverursacher der chronischen Prostatitis. Gegen E. coli und andere pathogene Keime aus dem Darm helfen auch Kapuzinerkresse, bestimmte ätherische Öle und Milchsäure- und Bifidobakterien.
Pollenextrakt lindert Schmerzen und wirkt ebenso wie Quercetin (2 x 500 mg täglich für 1 Monat) gegen die Symptome einer chronischen Prostatitis mit Beckenschmerzsyndrom (Cai et al., 2017; Shoskes et al., 1999).
Oleuropein aus Olivenblättern induziert bei Zellen einer gutartigen Prostatavergrößerung einen antioxidativen, bei Krebszellen dagegen einen prooxidativen Effekt. Oleuropein könnte daher helfen, den Übergang von hypertrophen zu kanzerogenen Zellen zu verhindern (Acquaviva et al., 2012).
Weitere sekundäre Pflanzenstoffe wie Granatapfel-Polyphenole, Epigallocatechingallat aus Grüntee und Curcumin sind zudem auch gegen Tumorstammzellen wirksam. Granatapfel-Polyphenole hemmen in klinischen Studien Prostatakrebs, sie lindern Entzündungsprozesse und deren krebsfördernden Auswirkungen (Übersicht Jacob, 2017), sie wirken auch antibakteriell und antiviral (Howell und D’Souza, 2013).
Die Prostatakrebs-Formel
Die genannten Pflanzenstoffe bzw. Krebshemmstoffe können einen wichtigen Beitrag zur Prostatagesundheit leisten. Sie sind wichtiger Bestandteil der Einflussfaktoren auf das Gleichgewicht aus Proliferation und Differenzierung, das sich entscheidend auf das Prostatakrebsrisiko auswirkt. Unter Berücksichtigung dieser und anderer Faktoren kann das Prostatakrebsrisiko in einer Abbildung abschließend so dargestellt werden:
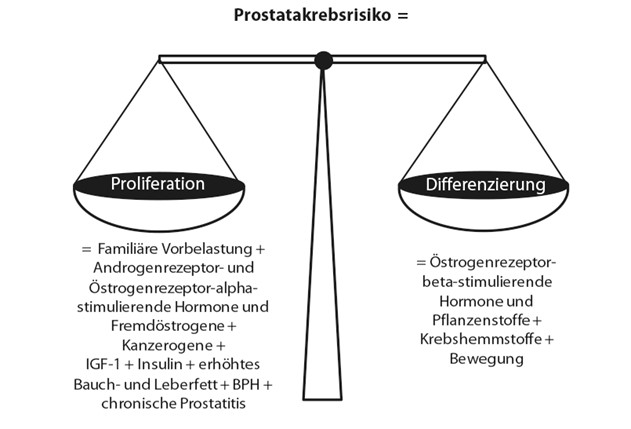
Achten Sie vor allem auch auf eine pflanzenbetonte, fettarme Ernährung, Bewegung, Entspannung und guten Schlaf! www.drjacobsweg.eu/empfehlungen-bei-prostatakrebs/
Wertvolle weitere Infos:
- PSA-Bestimmung – ergänzende Informationen des Bundesverbandes Prostatakrebs Selbsthilfe e.V.: https://www.prostatakrebs-bps.de/medizinisches/diagnostik/128-psa-bestimmung
- Prostatakrebs – Überwachung oder Therapie nach Bestimmung der Bösartigkeit mit DNA-Zytometrie, Information des Landesverband Prostatakrebs Selbsthilfe Baden-Württemberg g.V.: https://www.prostata-shg.de/DNA-Zytometrie-Ordner/Hintergrundinformationen.pdf
Literatur:
- Abdelhamid AG, Esaam A, Hazaa MM. Cell free preparations of probiotics exerted antibacterial and antibiofilm activities against multidrug resistant E. coli. Saudi Pharm J. 2018;26(5):603‐607.
- Acquaviva R, Di Giacomo C, Sorrenti V, Galvano F, Santangelo R, Cardile V, Gangia S, D’Orazio N, Abrahamng, Vanella L. Antiproliferative effect of oleuropein in prostate cell lines. Int J Oncol. 2012 Jul;41(1):31-8.
- Bartoletti, R., Cai, T., Nesi, G. et al. The impact of biofilm-producing bacteria on chronic bacterial prostatitis treatment: results from a longitudinal cohort study. World J Urol 32, 737–742 (2014).
- Bell KJ, Del Mar C, Wright G. et al. Prevalence of incidental prostate cancer: A systematic review of autopsy studies. Int J Cancer 2015; 137: 1749-1757
- Cai T, Verze P, La Rocca R, Anceschi U, De Nunzio C, Mirone V. The role of flower pollen extract in managing patients affected by chronic prostatitis/chronic pelvic pain syndrome: a comprehensive analysis of all published clinical trials. BMC Urol. 2017;17(1):32.
Chun, S.-S., Vattem, D., Lin, Y.-T., & Shetty, K. (2005). Phenolic antioxidants from clonal oregano (Origanum vulgare) with antimicrobial activity against Helicobacter pylori. Process Biochem, 40(2), S. 809–816. https://doi.org/10.1016/j.procbio.2004.02.018
Coulson S, Rao A, Beck SL, Steels E, Gramotnev H, Vitetta L. A phase II randomised double-blind placebo-controlled clinical trial investigating the efficacy and safety of ProstateEZE Max: a herbal medicine preparation for the management of symptoms of benign prostatic hypertrophy. Complement Ther Med. 2013 Jun;21(3):172-9.
- Dessombz A, Méria P, Bazin D, Daudon M. Prostatic stones: evience of a specific chemistry related to infection and presence of bacterial imprints. PLoS One. 2012;7(12):e51691.
- Dinicola S, De Grazia S, Carlomagno G, Pintucci JP. N-acetylcysteine as powerful molecule to destroy bacterial biofilms. A systematic review. Eur Rev Med Pharmacol Sci. 2014;18(19):2942‐2948.
- Drost FJH, Osses DF, Nieboer D, Steyerberg EW, Bangma CH, Roobol MJ, Schoots Prostate MRI, with or without MRI‐targeted biopsy, and systematic biopsy for detecting prostate cancer. Cochrane Database of Systematic Reviews 2019, Issue 4. Art. No.: CD012663.
- Gardner WA, Jr, Culberson DE, Bennett BD. Trichomonas vaginalis in the prostate gland. Arch Pathol Lab Med. 1986;110:430–432
- Hobbs MM, Lapple DM, Lawing LF, Schwebke JR, Cohen MS, Swygard H, Atashili J, Leone PA, Miller WC, Seña AC. Methods for detection of Trichomonas vaginalis in the male partners of infected women: implications for control of trichomoniasis. J Clin Microbiol. 2006;44:3994–3999.
- Hochreiter WW, Duncan JL, Schaeffer AJ. Evaluation of the bacterial flora of the prostate using a 16S rRNA gene based polymerase chain reaction. J Urol. 2000;163:127–30.
- Howell, A. B., & D’Souza, D. H. (2013). The pomegranate: effects on bacteria and viruses that influence human health. Evidence-based complementary and alternative medicine. 2013, 606212.
- Hyun JS. Clinical Significance of Prostatic Calculi: A Review. World J Mens Health. 2018;36(1):15–21.
- Jacob L M. Cell Signalling, Cancer and Natural Products: Pomegranate, Turmeric, and Broccoli. Deutsche Zeitschrift für Onkologie 2017; 49(04): 162-173
- Karaiskos, I., Galani, L., Sakka, V., Gkoufa, A., Sopilidis, O., Chalikopoulos, D., Alivizatos, G., & Giamarellou, E. (2019). Oral fosfomycin for the treatment of chronic bacterial prostatitis. The Journal of antimicrobial chemotherapy, 74(5), 1430–1437.
- Keay S, Zhang CO, Baldwin BR, Alexander RB. Polymerase chain reaction amplification of bacterial 16s rRNA genes in prostate biopsies from men without chronic prostatitis. 1999;53:487–91.
- Kim JH, Moon HS, Kim KS, Hwang HS, Ryu JS, Park SY. Comparison of Seropositivity to Trichomonas vaginalis between Men with Prostatic Tumor and Normal Men. Korean J Parasitol. 2019a;57(1):21–25.
- Kim HW, Chung DH, Kim SA, Rhee MS. Synergistic cranberry juice combinations with natural-borne antimicrobials for the eradication of uropathogenic Escherichia coli biofilm within a short time. Lett Appl Microbiol. 2019b;68(4):321‐328.
- Krieger JN, Riley DE, Roberts MC, Berger RE (1996): Prokaryotic DNA Sequences in Patients with Chronic Idiopathic Prostatitis. Journal of Clinical Microbiology, 34: 12.
- Lipsky B. A., Byren I., and Hoey C. T., Treatment of bacterial prostatitis. Clinical Infectious Diseases. vol. 50, no. 12, pp. 1641–1652.
Lu, M., Dai, T., Murray, C. K., & Wu, M. X. (2018). Bactericidal Property of Oregano Oil Against Multidrug-Resistant Clinical Isolates. Frontiers in microbiology, 9, S. 2329. https://doi.org/10.3389/fmicb.2018.02329
- Mitteregger D, Aberle SW, Makristathis A, Walochnik J, Brozek W, Marberger M, Kramer G. High detection rate of Trichomonas vaginalisin benign hyperplastic prostatic tissue. Med Microbiol Immunol. 2012;201:113–116.
- Muñoz-Quezada S, Bermudez-Brito M, Chenoll E, et al. Competitive inhibition of three novel bacteria isolated from faeces of breast milk-fed infants against selected enteropathogens. Br J Nutr. 2013;109 Suppl 2:S63‐S69.
- Seña AC1, Miller WC, Hobbs MM, Schwebke JR, Leone PA, Swygard H, Atashili J, Cohen MS. Trichomonas vaginalisinfection in male sexual partners: implications for diagnosis, treatment, and prevention. Clin Infect Dis. 2007;44:13–22.
- Seo JH, Yang HW, Joo SY, Song SM, Lee YR, Ryu JS, Yoo ES, Lee WK, Kong HH, Lee SE, Lee WJ, Goo YK, Chung DI, Hong Y. Prevalence of Trichomonas vaginalisby PCR in men attending a primary care urology clinic in South Korea. Korean J Parasitol. 2014;52:551–555
- Sfanos, K. S., Canene-Adams, K., Hempel, H., Yu, S. H., Simons, B. W., Schaeffer, A. J., Schaeffer, E. M., Nelson, W. G., & De Marzo, A. M. (2015). Bacterial Prostatitis Enhances 2-Amino-1-Methyl-6-Phenylimidazo[4,5-b]Pyridine (PhIP)-Induced Cancer at Multiple Sites. Cancer prevention research (Philadelphia, Pa.), 8(8), 683–692.
- Sfanos KS, Sauvageot J, Fedor HL, Dick JD, De Marzo AM, Isaacs WB. A molecular analysis of prokaryotic and viral DNA sequences in prostate tissue from patients with prostate cancer indicates the presence of multiple and diverse microorganisms. Prostate. 2008;68:306–20.
- Shafir SC, Sorvillo FJ. Viability of Trichomonas vaginalis in urine: epidemiologic and clinical implications. J Clin Microbiol. 2006;44(10):3787–3789.
- Shoskes DA, Zeitlin SI, Shahed A, Rajfer J. Quercetin in men with category III chronic prostatitis: a preliminary prospective, double-blind, placebo-controlled Urology. 1999 Dec;54(6):960-3.
- Skerk V, Krhen I, Schonwald S, Cajic V, Markovinovic L, Roglic S, Zekan S, Andracevic AT, Kruzic V. The role of unusual pathogens in prostatitis syndrome. Int J Antimicrob Agents.2004;24:53–56.
- Tsukatani, T., Sakata, F., Kuroda, R. et al. Biofilm Eradication Activity of Herb and Spice Extracts Alone and in Combination Against Oral and Food-Borne Pathogenic Bacteria. Curr Microbiol (2020). Online ahead of print.
- Vidlar, A., Student, V., Vostalova, J. et al. Cranberry fruit powder (Flowens™) improves lower urinary tract symptoms in men: a double-blind, randomized, placebo-controlled study. World J Urol 34, 419–424 (2016).
- Wilt TJ, Ishani A, MacDonald R, Stark G, Mulrow CD, Lau Beta‐sitosterols for benign prostatic hyperplasia. Cochrane Database of Systematic Reviews 1999, Issue 3. Art. No.: CD001043.
- Yow MA, Tabrizi SN, Severi G, et al. Detection of infectious organisms in archival prostate cancer tissues. BMC Cancer. 2014;14:579. Published 2014 Aug 9.
- Yow, M.A., Tabrizi, S.N., Severi, G. et al.Characterisation of microbial communities within aggressive prostate cancer tissues. Infect Agents Cancer 12, 4 (2017).
- Zhanel GG, Zhanel MA, Karlowsky JA. Oral Fosfomycin for the Treatment of Acute and Chronic Bacterial Prostatitis Caused by Multidrug-Resistant Escherichia coli. Can J Infect Dis Med Microbiol. 2018;2018:1404813.

