Warum Knochen morsch werden und Gefäße verkalken
Säure-Basen-Gleichgewicht, Vitamine D3 und K2 als Regulatoren des Calcium-Stoffwechsels
Wie ist es möglich, dass in westlichen Ländern die Menschen gleichzeitig einerseits an Osteoporose und Calciummangel, andererseits an Gefäßverkalkung (Calciumphosphat-Ablagerungen) und calciumhaltigen Nierensteinen leiden? Dieses Phänomen ist auch als „Calcium-Paradox“ bekannt. Tatsächlich weisen Menschen in den Ländern mit der höchsten Calciumaufnahme (überwiegend aus Milch als Calciumphosphat) die höchste Rate an Hüftfrakturen und Osteoporose auf. Inzwischen ist gut belegt, dass große Mengen Calcium und Phosphat das Risiko für Herzinfarkt und Schlaganfall erhöhen. Es scheint ganz so, dass das Calcium einfach nicht dort landet, wo es hin soll: in den Knochen und nicht in den Gefäßen. Ist das ein Irrtum der Natur oder eine Folge unserer unnatürlichen Lebensweise?
Um diese – scheinbar paradoxen – Zusammenhänge verstehen zu können, muss man etwas tiefer in die Regulierung des Calcium-Stoffwechsels einsteigen. Dabei spielen insbesondere die Säurelast aus der Ernährung, basenbildende Mineralstoffe Kalum und Magnesium sowie regulierende Vitamine D3 und K eine zentrale Rolle.
Störungen des Calcium-Stoffwechsels fördern Osteoporose und Gefäßverkalkung
Die Bedeutung von Calcium und Phosphat
Calcium ist das wichtigste Mineral im Knochen und essenziell für Blutgerinnung, Muskel- und Nervenfunktion, Im Säure-Basen-Haushalt spielt es eine besondere Rolle. Bei einer Übersäuerung wird Calcium aus den Knochen freigesetzt, um Säuren im Körper abzupuffern.
Eine salz- und säurereiche Ernährung erhöht den Calcium-Abbau im Knochen, die Calcium-Ausscheidung über den Urin und die Nierensteinbildung.(1) Das Calcium ist vermehrt in Blutgefäßen und Nieren unterwegs und lagert sich ab, anstatt dem Knochenaufbau zu dienen.
Die Calciumkonzentration im Blut beträgt ca. 2,5 mmol/l. Etwa die Hälfte des Calciums liegt frei vor. 40 % sind an Proteine (Albumin, Globuline) gebunden, 10 % an Phosphat, Citrat, Sulfat und Hydrogencarbonat. Die Menge des freien, ionisierten Calciums steigt bei einer vorliegenden Azidose und fällt bei Alkalose.
Bekanntlich fördert eine chronische Hyperphosphatämie die Verkalkung von Blutgefäßen und Geweben. Bekannte Ursachen der Hyperphosphatämie sind metabolische Azidosen wie die Laktazidose oder eine diabetische Ketoazidose. Phosphat ist das wichtigste Anion in der Zelle. Wird ein Gewebe daher in größerem Maße geschädigt, z.B. bei einer Myolyse oder Hämolyse, so wird eine große Menge an Phosphat freigesetzt, was zur Entstehung einer akuten Hyperphosphatämie führt. Bei erhöhten Phosphatspiegeln im Blut kommt es zur verstärkten Ausfällung von Calciumphosphat. Das so dem Blutkreislauf verlorene Calcium wird aus Knochenabbau ersetzt.
Latente metabolische Azidose lässt Blutgefäße kalzifizieren
Nierenerkrankungen gehen meist mit einer chronischen Azidose einher. Daher stellen sie ein klinisch besonders deutliches Beispiel für die Konsequenzen einer chronischen Azidose dar. Typischerweise führt diese neben dem fortschreitenden Verlust der glomerulären Filtrationsrate zu vielfältigen Folgeschäden wie einen erhöhten Proteinkatabolismus, Muskelschwund, Knochenabbau sowie vorzeitigen und ausgeprägten Gefäßverkalkungen.(3) Im Alter läßt nicht nur bei Nierenkranken, sondern bei den meisten Menschen die Nierenfunktion ab; dadurch entwickelt sich eine niedriggradige metabolische Azidose.(2)
Der Mechanismus ist einfach: Bei einer metabolischen Azidose liegt mehr freies Calcium im Blut vor, das mit dem im Blut gelösten Phosphat reagiert und als Calciumphosphat ausfällt: Die Gefäße verkalken! Physiologischerweise sind die Ionen mit ihren Wasserhüllen im Blut gelöst sind. Sinkt der Blut-pH, reagieren freie Calcium- und Phosphat-Ionen und fallen als Calciumphosphat an der Gefäßwand aus. Auslöser dafür kann eine lokale Azidose durch Hypoxie oder Inflammation.
Dies ist ein schleichender Prozess, der die Bühne für lebensbedrohliche Ereignisse schafft: Im Alter ist vor allem auch die Bikarbonat- und Erythrozyten-Pufferkapazität reduziert. Treten bei den verengten Gefäßen unter Belastung nun lokal Durchblutungsstörungen und Ischämien auf, steigt dort die Glykolyse und damit die Milchsäureproduktion stark an. Diese hat zur Folge, dass es bei der reduzierten Pufferkapazität lokalisiert zu einem starken pH-Wert-Abfall kommt. Dies führt einerseits zum Phänomen der „Azidosestarre der Erythrozyten“, die durch Wasser und Elektrolytverschiebungen aufquellen, nicht mehr verformbar sind und dadurch die Mikrozirkulation behindern.(4) Andererseits führen die durch die lokale Azidose erhöhten Konzentrationen von freiem Calcium dazu, dass auch die Blutgerinnungskaskade in Gang gesetzt wird, bei der Calcium der zentrale Cofaktor ist. Beide Mechanismen fördern die Entstehung eines kompletten Gefäßverschlusses in Form eines Herzinfarkts oder Schlaganfalls.
Erschwerend kommt hinzu, dass die typische westliche Ernährung nicht nur säurebildend ist, sondern auch den Cholesterinspiegel erhöht. Erhöhte Cholesterinwerte und Calciumphosphat-Ablagerungen in den Gefäßen bilden die perfekte Kombination für die verbreitete Arteriosklerose, auf deren Grundlage sich tödliche Gefäßverschlüsse entwickeln. Daher wundert es nicht, dass eine säurebildende Ernährung mit einer erhöhten Sterblichkeit durch Herz-Kreislauf-Erkrankungen einher geht.(4)
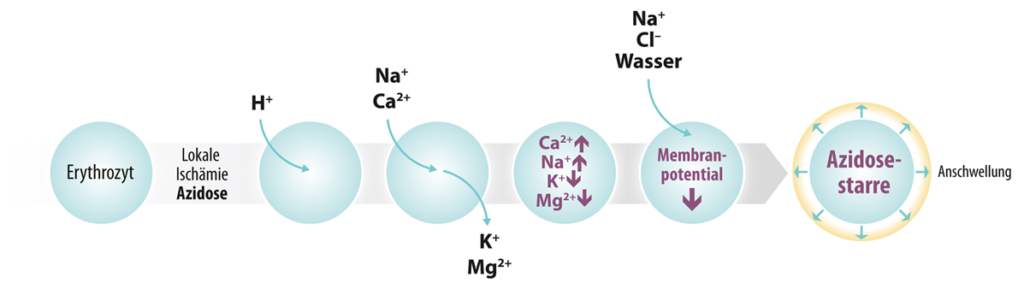
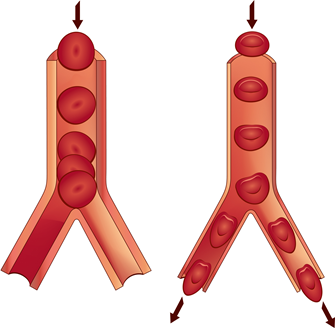
Störung des Calcium-Stoffwechsels betrifft jedes Alter
Die Störung des Calcium-Stoffwechsels nimmt mit den Lebensjahren stark zu und manifestiert sich mit geschlechtsspezifischen Unterschieden: Bei Frauen entwickelt sich nach der Menopause die Osteoporose, da hormonell nach den Wechseljahren der Knochenabbau begünstigt wird. Bei Männern, deren Knochenmasse höher ist und keine ausgeprägte hormonelle Umstellung auftritt, werden azidosebedingte Störungen der Calcium-Haushalts zunächst in Nierengries und -steinen sowie in der Kalzifizierung der Koronararterien und Karotis klinisch manifest. Der Knochenschwund tritt erst verzögert auf und wird meist kompensiert.
Doch die erhöhte Calciummobilisierung und -ausscheidung durch eine salz- und säurereiche Ernährung ist nicht erst nur im Alter erkennbar. Schon bei gesunden, jungen Erwachsenen erhöht eine säurebildende Ernährung die Cortisol-Ausschüttung und den Blutdruck.(5; 6; 7) Cortisol erhöht die renale Ausscheidung von Calcium, Magnesium und Kalium. In jungen Jahren verhindert es so die Bildung starker Knochen. Auf Dauer fördern das Säure-Basen- und Mineralstoff-Ungleichgewicht und Cortisol auch Insulinresistenz und Bluthochdruck sowie die Nierensteinbildung. Basenbildende Mineralstoffe wirken in klinischen Studien diesen Auswirkungen einer säureüberschüssigen Ernährung effektiv entgegen.(8)
Mehr basenbildende Mineralstoffe zuführen
Die bei uns übliche Hauptquelle für Calcium sind Milchprodukte. Über 1 Liter Milch nehmen wir 1200 mg Calcium und 900 mg Phosphor auf. Während Milch nur leicht säurebildend ist, ist Käse stark säurebildend. Besonders die hohe Mengen an Calcium und Phosphat aus Milchprodukten oder auch aus zu hochdosierten Nahrungsergänzungsmittel dürfte bei säurebildender Ernährung die Ausfällung von Calciumphosphat im Gefäß fördern. Dabei begünstigt vor allem auch das Phosphat die Kalzifizierung (Nicoll et al., 2015).
Sinnvoller ist basenbildendes Calcium aus pflanzlichen Quellen, da dieses auch die Übersäuerung ausgleicht.
Gemüse und Obst enthalten im Gegensatz zu Milchprodukten neben Calcium auch reichlich basenbildendes Magnesium- und Kaliumcitrat, die für den Säure-Basen-Haushalt ebenfalls von großer Bedeutung sind. Zahlreiche Studien zeigen, dass basenbildendes Gemüse, Calcium-, Kalium- und Magnesiumcitrat die Calcium-Ausscheidung über den Urin reduzieren und die Knochenstruktur verbessern(4).
Insbesondere Kaliumcitrat – die Hauptkaliumverbindung in Gemüse und Obst, reduziert den Calciumbedarf, weil weniger Calcium über den Urin ausgeschieden wird. Dabei ergibt sich eine wirkungsvolle Energie mit einer mäßigen Calciumaufnahme. Bei Osteopenie erhöhen 500 mg Calcium und 400 IE Vitamin D zusammen mit 1,2 g Kalium als basenbildendes Kaliumcitrat die Knochendichte, zusammen mit Kaliumchlorid verschlechterten sie dagegen den Knochenstatus.(7)
Vitamin D3 und K2 als Regulatoren des Calcium-Stoffwechsels
Warum sich mit den Jahren der Calcium-Stoffwechsel verschlechtert
Mit fortschreitendem Alter steht dem Körper weniger Calcium zur Verfügung. Das hat mehrere Gründe: Zum einen wird meist weniger Calcium über die Nahrung aufgenommen. Und weniger Calcium wird im Darm absorbiert, da die Vitamin-D-Serumwerte durch eine verringerte Vitamin-D-Synthese in den Nieren und in der Haut abnehmen. Zum anderen scheiden insbesondere Frauen nach der Menopause mehr Calcium über die Nieren aus. Zu niedrige Calcium-Spiegel im Blut werden auf Kosten der Knochenspeicher erhöht.
Der Vitamin-D-Spiegel im Blut fällt deutlich ab, auch bedingt durch eine geringere Bildung in der Haut bei Sonnenbestrahlung. Zur Gegenregulation erhöht der Körper die Ausschüttung von Parathormon. So können Frauen nach der Menopause um bis zu 70 % höhere Parathormon-Werte im Blut aufweisen.(9) Vitamin-D-Mangel erhöht Parathormon als Gegenregulation.
Das in der Nebenschilddrüse gebildete Parathormon reguliert einen zu niedrigen Calciumspiegel im Blut wieder nach oben. Bei sinkendem Serum-Calciumspiegel wird deshalb vermehrt Parathormon freigesetzt. Dadurch werden drei Mechanismen ausgelöst, um den Calciumspiegel zu erhöhen:
- Knochen: Durch Aktivierung der Osteoklasten (Zellen für Knochenabbau) wird aus den Knochen Calciumphosphat freigesetzt.
- Nieren: In den Nieren steigert das Parathormon die Calciumresorption und verringert gleichzeitig die Phosphatresorption. Dadurch steigt im Serum der Anteil am physiologisch bedeutsamen freien Calcium, das nicht an Phosphat gebunden ist.
- Darm: Die Aktivität des Enzyms 1-alpha-Hydroxylase wird angekurbelt, welches aktives Vitamin D bildet. In einem zweiten Schritt verbessert sich dadurch die Calciumresorption im Dünndarm. Bei Vitamin-D-Mangel ist dieser Mechanismus nur bedingt verfügbar.
Die Bedeutung von Vitamin D3
Vitamin D3 ist ein fettlösliches Vitamin. Es wird vor allem über die Haut mithilfe der UVB-Strahlung der Sonne erzeugt. Vitamin-D-Mangel ist weit verbreitet und betrifft alle Bevölkerungsschichten. Er hat mit der Ernährung wenig zu tun, da diese insgesamt nur gering zur Vitamin-D-Versorgung beiträgt. Eine ausreichende Versorgung mit Vitamin D ist von Bedeutung für das Immunsystem und schützt vor Infektionen. Das Vitamin wird zudem für die Muskelfunktion und den Knochenstoffwechsel benötigt und schützt vor Osteoporose.
Vitamin D3 spielt eine wesentliche Rolle als Calciumregulator, indem es die Bildung von Calcium-Pumpen fördert, Knochendichte und Muskelstärke positiv beeinflusst und die Calcium-Homöostase im Gehirn reguliert.
Die Aktivität des Enzyms 1-alpha-Hydroxylase, welches Vitamin D in seine aktive Form (Calcitriol) umwandelt, wird durch das Parathormon gesteigert. Durch erhöhte Calcitriolspiegel wird die Calciumresorption im Dünndarm verbessert.
Wirkungen von Vitamin D auf den Calciumspiegel:
- Knochen: Vitamin D fördert den Knochenaufbau
- Nieren: Vitamin D fördert die Rückresorption von Calcium (und Phosphat)
- Darm: Vitamin D fördert die Aufnahme von Calicum (und Phosphat) aus der Nahrung
- Vitamin D hemmt die Ausschüttung von Parathormon.*
* Ein erniedrigter Vitamin D-Spiegel bewirkt ebenso wie ein erniedrigter Calciumspiegel eine vermehrte Sekretion von Parathormon. Das diagnostische Problem ist die Kaschierung des Vitamin-D-Mangels: Oftmals sind die Calciumwerte im Serum normal, weil das Calcium durch eine Erhöhung des Parathormons aus den Knochen ins Blut geholt wird. Folge: Unbemerkt entwickelt sich eine Osteoporose.
Weniger bekannt, aber ebenso wichtig: Die meisten Gewebe wie z. B. auch Gefäße und das Gehirn haben Vitamin-D-Rezeptoren. Daher beugt Vitamin D auch Krebserkrankungen vor und spielt eine wichtige Rolle in der Prävention und Therapie von Autoimmun- und Herz-Kreislauf-Erkrankungen.(10)
Magnesium ist essentiell für Vitamin-D-Stoffwechsel
Magnesium wird benötigt, um Vitamin D in seine aktive Form umzuwandeln. Das Mineral ist Cofaktor für die beiden Enzyme, die Vitamin D in Leber und Nieren verstoffwechseln: Sowohl die enzymatische Aktivität der hepatischen 25-Hydroxylase als auch die der renalen 1α-Hydroxylase ist magnesiumabhängig. Zudem benötigt auch das Vitamin-D-bindende Protein, das hauptsächlich für den Transport von Vitamin D im Blut zuständig ist, Magnesium. Bei einem Magnesiummangel kann der Vitamin-D-Stoffwechsel daher nur ineffektiv ablaufen. Dann können auch Vitamin-D-Supplemente nicht optimal genutzt werden. Denn ohne genug Magnesium bleibt das Vitamin D gespeichert und inaktiv.(11) Ein Magnesiummangel kann somit auch anfälliger für Vitamin-D-Mangelerkrankungen machen wie Knochen- und Herz-Kreislauf-Erkrankungen sowie Gefäßkalzifizierung.
Wer einen optimalen Magnesium-Spiegel hat, benötigt weniger Vitamin D. Umgekehrt fördert Vitamin D die Aufnahme von Magnesium im Darm. Die beiden Nährstoffe agieren somit synergistisch.
Die Bedeutung von Vitamin K2
Vitamin K2 ist ein fettlösliches Vitamin und wird von Mikroorganismen gebildet. Vitamin K2 spielt eine wesentliche Rolle bei der Aktivierung der Gerinnungsfaktoren. Es ist wichtig für unser Herz-Kreislauf-System, da es über ein spezifisches Eiweiß (Matrix-Gla-Protein (MGP)) Kalkablagerungen in den Blutgefäßen verhindert (s.u.). Außerdem hilft es bei der Mineralisierung von Knochen und Zähnen durch Hemmung der Osteoklasten (Knochenabbau) und Aktivierung von Osteocalcin (Knochenaufbau, s.u.).(12; 13)
In einer Doppelblind-Studie an 244 gesunden postmenopausalen Frauen erhielten 120 der Frauen über einen Zeitraum von drei Jahren täglich 180 µg Vitamin K2 (als MK-7), während 124 der Frauen ein Placebo einnahmen. Durch die Einnahme von MK-7 verbesserte sich die arterielle Gefäßsteifigkeit im Vergleich zum Placebo signifikant.(14) Eine Studie an gesunden postmenopausalen Frauen ergab, dass die tägliche Aufnahme von 180 µg Vita¬min K2 als MK-7 über drei Jahre zu einem signifikant verbesserten Vitamin-K-Status führte und die altersbedingte Abnahme der Knochendichte in der Lendenwirbelsäule und im Ober¬schenkelhals reduzierte.(15)
Warum Vitamin K2?
Im Vergleich mit dem in unseren Lebensmitteln vorherrschenden Vitamin K1 hat Vitamin K2 (als all-trans-Menaquinon) im Körper eine deutlich bessere Stabilität als Vitamin K1: Die Halbwertszeit von Vitamin K1 beträgt lediglich 1-2 Stunden, die von Vitamin K2 dagegen 3 Tage.(17) Dies ermöglicht eine hohe Wirksamkeit auf Knochen und Herz-Kreislauf. Vitamin K1 (Phyllochinon) hat dagegen nur eine sehr geringe Wirkung auf die Gesundheit von Herz und Knochen. Es gelangen schlichtweg keine ausreichenden Mengen bis zu diesen Zielgeweben.
In der großen Rotterdam-Herz-Studie mit 4807 Männern und Frauen über 55 Jahren (zu Studienbeginn) wurde nachgewiesen, dass diejenigen, die über den zehnjährigen Beobachtungs¬zeitraum hinweg Nahrungsmittel mit einem hohen Anteil an Vitamin K2 (mindestens 32 µg täglich) einnahmen, weniger Calcium-Ablagerungen in ihren Arterien und eine bessere Herz-Kreislauf-Gesundheit aufwiesen. Vitamin K2 – aber nicht K1 – reduzierte das Risiko, eine Gefäßverkalkung zu entwickeln oder an einer Herz-Kreislauf-Erkrankung zu sterben, um 50 %.(18)
Synergieeffekte von Vitamin D3 und Vitamin K2 im Calciumstoffwechsel
Für den Einbau von Calcium in die Knochen sind Calcitriol (aktiviertes Vitamin D3) und Vitamin K2 im Zusammenspiel verantwortlich:
Als Transkriptionsfaktor ist Calcitriol für die Abschreibung der Gene für Osteocalcin und das Matrix-Gla-Protein (MGP) verantwortlich. Osteocalcin lagert Calcium in die Knochen ein. Das kann es jedoch nur in gamma-carboxyliertem Zustand, also bei ausreichender Versorgung mit Vitamin K. (Vitamin K2 ist Cofaktor für das Enzym gamma-Glutamatcarboxylase.) Wird Calcium durch mangelnde Carboxylierung von Osteocalcin unzureichend im Knochen gebunden, so lagert es sich vermehrt in den Arterien ab. Das Matrix-Gla-Protein (MGP) ist ein wirksamer Hemmfaktor der Gefäßverkalkung und wird durch Vitamin K2 aktiviert. In aktiviertem Zustand bindet MGP Calcium und hemmt so dessen Ablagerung in den Gefäßwänden.(19) Vitamin K2 ist also ein weiterer wichtiger Faktor in der Lösung des „Calcium-Paradoxons“.
Das bedeutet: Calciumwerte durch Supplemente zu erhöhen macht keinen Sinn, wenn die Vitamine D und K fehlen und das Calcium nicht in die Knochen eingebaut werden kann. Dann kann es mehr schaden als nützen, vor allem, wenn es in den üblichen hohen Einzeldosen von 1 g Calcium verabreicht wird.
Die ganzheitliche Lösung für das Verkalkungsparadox
- Aufnahme von Calcium vor allem aus Gemüse und Obst, nicht über Milchprodukte.
- Falls nötig Calcium immer in Synergie mit Magnesium- und Kaliumcitrat supplementieren, um die Übersäuerung als Ursache des gestörten Calcium-Stoffwechsels auszugleichen.
- Gute Vitamin-D3-Blutspiegel sicherstellen (75-125 nmol/l bzw. 30-50 ng/ml im Serum)
- Ggf. Vitamin K2 ergänzen. Präventiv: 75 µg Vitamin K. Bei Osteoporose und verhärteten Gefäßen; 180 µg K2.
Calcium sollte nie hoch dosiert, sondern in maximaler Dosierung von 500 mg pro Portion (in Form von Calciumcitrat/-laktat) zugeführt werden. Am besten in der naturgemäßen Kombination mit basenbildendem Magnesium- und Kaliumcitrat. Bei der Einnahme von mehr als 4000 I.E. Vitamin D3 am Tag (z. B. zur Aufdosierung) sollten je 800 I.E. Vitamin D3 etwa 20 µg Vitamin K2 MK-7 ergänzt werden. Die regelmäßige tägliche Einnahme von Vitamin D ist der wöchentlich oder monatlichen Hochdosis-Therapie vorzuziehen.
Besteht das Risiko eines Knochenabbaus (nach der Menopause, ab 50 Jahren), ist Vitamin D3 zusammen mit Vitamin K2 zu substituieren. Beide arbeiten zusammen und regulieren den Calcium-Haushalt. Das Vitamin D3 fördert die Calcium-Aufnahme ins Blut; das Vitamin K2 hilft bei der Mineralisierung von Knochen und Zähnen und verhindert die Einlagerung von Calcium in die Arterien und Körpergewebe. Bei Einnahme von Vitamin D3 ist der Bedarf an Vitamin K2 erhöht.
Empfehlungen für einen ausgeglichenen und gesunden Calcium-D3-K2-Haushalt:
- Viel Gemüse, Kräuter, Pilze und Obst essen.
- Liefern Kalium sowie Calcium und Magnesium im Naturverhältnis von 3:2
- Liefern Mineralstoffe gebunden an Basenbildner (organische Citrate)
- Weniger tierische, insbesondere industriell verarbeitete Lebensmittel essen:
- Tierische, proteinreiche Lebensmittel (viel Schwefel, Phosphat und Salz, wenig Basenbildner)
- Salz (= Natrium, Chlorid)
- Fertigprodukte (Phosphat, Salz)
- Auf ausreichende Zufuhr von Vitamin D3 und K2 achten.
- Bei wenig Sonnenlicht (z. B. Büroarbeit, Herbst und Winter), Vitamin-D- und Vitamin-K-armer Ernährung sowie viel Stress im Alltag: Ausgleich mit geeigneten Supplementen schaffen.
- Regelmäßig bewegen.
- Phasen der Regeneration schaffen und auf genug tiefen Schlaf und tiefe Bauchatmung achten.
Literatur:
1. Borghi L, Schianchi T, Meschi T, Guerra A, Allegri F, Maggiore U, Novarini A (2002): Comparison of two diets for the prevention of recurrent stones in idiopathic hypercalciuria. N Engl J Med; 346(2): 77-84.
2. Frassetto L, Morris RC, Jr., Sellmeyer DE, Todd K, Sebastian A (2001): Diet, evolution and aging–the pathophysiologic effects of the post-agricultural inversion of the potassium-to-sodium and base-to-chloride ratios in the human diet. Eur J Nutr; 40(5): 200-213.
3. Chen W, Abramowitz MK (2014): Treatment of metabolic acidosis in patients with CKD. Am J Kidney Dis; 63(2): 311-317.
4. Jacob LM (2013): Dr. Jacobs Weg des genussvollen Verzichts: Die effektivsten Maßnahmen zur Prävention und Therapie von Zivilisationskrankheiten. 3. Auflage. Nutricamedia, Heidesheim am Rhein.
5. Murakami K, Sasaki S, Takahashi Y, Uenishi K, Japan Dietetic Students‘ Study for N, Biomarkers G (2008): Association between dietary acid-base load and cardiometabolic risk factors in young Japanese women. Br J Nutr; 100(3): 642-651.
6. Esche J, Shi L, Sanchez-Guijo A, Hartmann MF, Wudy SA, Remer T (2016): Higher diet-dependent renal acid load associates with higher glucocorticoid secretion and potentially bioactive free glucocorticoids in healthy children. Kidney international; 90(2): 325-333.
7. Krupp D, Shi L, Remer T (2014): Longitudinal relationships between diet-dependent renal acid load and blood pressure development in healthy children. Kidney international; 85(1): 204-210.
8. Maurer M, Riesen W, Muser J, Hulter HN, Krapf R (2003): Neutralization of Western diet inhibits bone resorption independently of K intake and reduces cortisol secretion in humans. Am J Physiol Renal Physiol; 284(1): F32-40.
9. Heaney RP (2006): The Calcium Economy. In: CM Weaver and RP Heaney (Hrsg.): Calcium in Human Health. Humana, Totowa, Kap. 10, S. 145-162.
10. Gröber U, Kisters K (2014): Vitamin D: Die Heilkraft des Sonnenvitamins. 3. Auflage. Wissenschaftliche Verlagsgesellschaft, Stuttgart.
11. Uwitonze AM, Razzaque MS (2018): Role of Magnesium in Vitamin D Activation and Function. J Am Osteopath Assoc; 118(3): 181-189.
12. Vermeer C (2012): Vitamin K: the effect on health beyond coagulation – an overview. Food Nutr Res; 56.
13. Beulens JW, Booth SL, van den Heuvel EG, Stoecklin E, Baka A, Vermeer C (2013): The role of menaquinones (vitamin K(2)) in human health. Br J Nutr; 110(8): 1357-1368.
14. Knapen MH, Braam LA, Drummen NE, Bekers O, Hoeks AP, Vermeer C (2015): Menaquinone-7 supplementation improves arterial stiffness in healthy postmenopausal women. A double-blind randomised clinical trial. Thromb Haemost; 113(5): 1135-1144.
15. Knapen MH, Drummen NE, Smit E, Vermeer C, Theuwissen E (2013): Three-year low-dose menaquinone-7 supplementation helps decrease bone loss in healthy postmenopausal women. Osteoporos Int; 24(9): 2499-2507.
16. Kanellakis S, Moschonis G, Tenta R, Schaafsma A, van den Heuvel EG, Papaioannou N, Lyritis G, Manios Y (2012): Changes in parameters of bone metabolism in postmenopausal women following a 12-month intervention period using dairy products enriched with calcium, vitamin D, and phylloquinone (vitamin K(1)) or menaquinone-7 (vitamin K (2)): the Postmenopausal Health Study II. Calcif Tissue Int; 90(4): 251-262.
17. Schurgers LJ, Teunissen KJ, Hamulyak K, Knapen MH, Vik H, Vermeer C (2007): Vitamin K-containing dietary supplements: comparison of synthetic vitamin K1 and natto-derived menaquinone-7. Blood; 109(8): 3279-3283.
18. Geleijnse JM, Vermeer C, Grobbee DE, Schurgers LJ, Knapen MH, van der Meer IM, Hofman A, Witteman JC (2004): Dietary intake of menaquinone is associated with a reduced risk of coronary heart disease: the Rotterdam Study. J Nutr; 134(11): 3100-3105.
19. Schurgers LJ, Barreto DV, Barreto FC, Liabeuf S, Renard C, Magdeleyns EJ, Vermeer C, Choukroun G, Massy ZA (2010): The circulating inactive form of matrix gla protein is a surrogate marker for vascular calcification in chronic kidney disease: a preliminary report. Clin J Am Soc Nephrol; 5(4): 568-575.


Sehr geehrte Frau Luef,
mit dem im Artikel genannten Empfehlungen machen Sie sicherlich schon sehr viel richtig. Die Tageszeit spielt für die Nährstoffaufnahme eine untergeordnete Rolle. Die Aufnahme der fettlöslichen Vitamine können Sie verbessern, in dem Sie sie zu einer fetthaltigen Mahlzeit einnehmen.
Herzliche Grüße und alles Gute
Ihre Redaktion Dr. Jacobs Weg
Sehr interessanter Artikel ich bin Osteoporose Pat. nach Postmenopause. Nehme schon die beschriebenen Supplemente.
Jedoch in welchen Kombinationspräparsten ist die angegebene Mischung schon ideal dosiert so das es gleich effektiver ist.
Wie und zu welcher Tageszeit ist die Aufnahme für den Körper am effizientesten.
Ich mache täglich 1/2 Std. Sport und gehe auch täglich Walken. Die Werte sind jetzt einigermaßen Stabil jedoch eine Freundin von mir ist jetzt mit 67 Jahren nun wieder im grünen Bereich nach der letzten Knochendichte Messung ohne Schulmedizin.
Das wäre auch mein Ziel wie kann man das erreichen ich bin jetzt 62.
mit bestem Dank im Voraus für ihre Rückmeldung und freundlichen Grüßen
Luef Martina
J’ai lu votre livre covid 19 prévenir et gérer sa maladie et je vous remercie fortement pour cette mine d’information qui s’avèrent fort utile. Très bien fait